Alimentation, santé globale
L’alimentation est au cœur de nos vies et de notre santé. Malgré les progrès réalisés au cours des dernières décennies, la malnutrition reste présente dans le monde : faim, carences en nutriments essentiels, surpoids, obésité... Mieux comprendre nos choix et nos régimes alimentaires mais aussi la composition même de nos aliments ou encore les inégalités d’accès à la nourriture est essentiel pour faire face à ces enjeux. Entre qualité sanitaire et qualité nutritionnelle des aliments, déterminants biologiques, économiques et culturels de notre alimentation, nos recherches visent à comprendre les liens entre santé humaine, alimentation et environnement dans une perspective d’alimentation durable, favorable à notre santé, et accessible à tous.
L'alimentation au cœur de notre santé
Notre santé est liée à celle des animaux et des plantes ainsi qu'à notre environnement
Les liens entre alimentation, environnement et santé humaine sont nombreux. Pour les comprendre, nous étudions tout d’abord les choix de consommation et les régimes alimentaires, eux-mêmes gouvernés par de multiples facteurs : physiologiques, psychologiques, économiques et culturels. Ensuite, nous travaillons sur les caractéristiques des aliments qui impactent notre santé. Ces caractéristiques dépendent des modes de culture et d’élevage, qui influent sur la composition nutritionnelle et l’état sanitaire des produits qui en sont issus. Elle dépendent aussi des modes de transformation et de stockage qui affectent la qualité des aliments finaux (valeurs nutritionnelles, additifs, contaminants…). De la même façon, ces activités de production et transformation peuvent émettre des substances à potentiel toxique qui se retrouvent dans les sols, l’air ou l’eau et affectent également notre santé. Il s’agit donc de penser la santé de façon globale, considérant que la santé humaine est étroitement liée à celle des animaux et des plantes, ainsi qu’à l’environnement et aux pollutions de l’eau, du sol ou de l’air. C’est le concept de One Health, une santé unique.
Ces mécanismes mettent en jeu une grande diversité d’acteurs (agriculteurs, éleveurs, industriels, distributeurs, consommateurs) dont les décisions s’inscrivent dans le fonctionnement des marchés, sous l’influence de différentes politiques publiques (agricole, alimentaire, sanitaire, environnementale…). Mieux comprendre chacun de ces mécanismes, mais aussi en dégager une vision plus intégrée, constituent des étapes indispensables pour la conception d’innovations et de politiques publiques à même d’accompagner les transitons alimentaires à venir et la gestion de la santé globale.
Des résultats marquants
Notre actualité
Focus sur
One Health, une seule santé
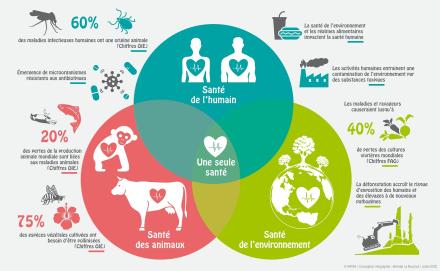
Le concept One Health, c’est penser la santé à l’interface entre celle des animaux, de l’être humain et de leur environnement et c'est raisonner l’ensemble du système pour trouver des solutions qui répondent à la fois à des enjeux de santé et d'environnement.
Nos dossiers
INRAE 2030
Favoriser une approche globale de la santé

Quatrième orientation scientifique du projet INRAE 2030, nos objectifs sont d'étudier :
- Les émergences et réémergences des maladies transmissibles, au sein et entre les systèmes environnementaux, agricoles et alimentaires
- Les pollutions, contaminants et exposome
- Une nutrition préventive pour la santé publique et environnementale